
Diagnose einer chronischen lymphatischen Leukämie (CLL)
Die Diagnose einer chronischen lymphatischen Leukämie (CLL) gibt Aufschluss über die Prognose und über die anstehenden Therapien. Darüber sprechen wir mit Herrn Professor Aulitzky vom RBK Stuttgart.
Keine Lust zu lesen? Hier sind alternative Medien:
Sie sehen gerade einen Platzhalterinhalt von Standard. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf den Button unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Weitere InformationenWenn der Verdacht auf eine Leukämie aufgrund des Blutbildes besteht, gibt dieses allein meistens schon sehr weitgehende Aufschlüsse. Man kann an der Form der Zellen und an der Art der übrigen Blutwerte unterscheiden, ob es sich um eine akute oder eine chronische Leukämie handelt. Die CLL ist meistens schon als Verdacht mit der lichtmikroskopischen Untersuchung zu erkennen.
Was ist der visuelle Unterschied einer akuten und einer chronischen Zelle?
Im Wesentlichen unterscheiden sich Zellgröße, das Verhältnis von Kern zu Zellmasse und das Aussehen des Zellkerns. Man kann Zellkernen ansehen, ob sie gerade viele Gene produktiv haben oder ob sie ruhend sind. Und die CLL Zellen sind ruhende Zellen, die einen sehr kompakten Kern haben, der viele inaktive Zonen hat und auch sehr wenig Zellmasse. So lässt sich das relativ präzise unterscheiden.
Welche Zellen sind im Allgemeinen betroffen?
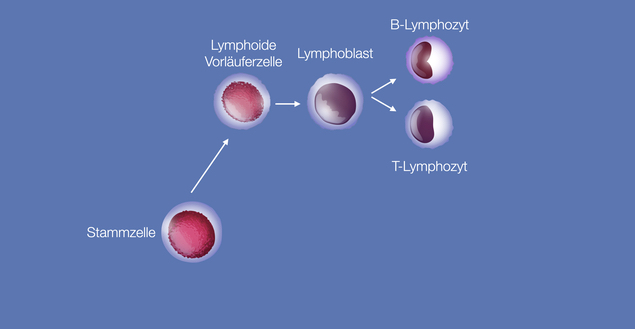
Bei der CLL ist eine bösartige Vermehrung von B-Lymphozyten die Ursache. Die Besonderheit ist, dass es sich um B-Lymphozyten handelt, die normalerweise im Blut nicht zu finden sind. Wenn man die unterschiedlichen B-Zell-charakterisierenden Merkmale untersucht, kann man daher mit Präzision sagen: Diese B-Zellen sind abnorm, gehören nicht ins periphere Blut und stellen damit eine CLL dar. Oftmals wird der Begriff monoklonal verwendet.
Was bedeutet monoklonal?
Monoklonal bezeichnet man Zellen, die sich aus einer Zelle entwickelt haben und bei Lymphzellen im Besonderen sind monoklonale Zellen, Zellen, die ein einziges Antikörpermolekül produzieren. Und diese Monoklonalität ist ein abnormes Zeichen. Normalerweise hat man nicht zu viele von derselben Zelle nachweisbar, dass man sehen könnte, dass eine Familie vorliegt. Und wenn diese vorhanden ist, ist das ein Indiz dafür, dass die Zellfamilie sich abnorm expandiert hat.
Macht man eine Immunphänotypisierung im Rahmen der Diagnose?
Die Immunphänotypisierung erlaubt die verschiedenen B-Lymphozyten-Typen zu identifizieren. Wenn ein entsprechend abnormer B-Zell-Phänotyp im Blut gefunden wird, kann man damit sehr präzise bösartige von nicht bösartigen B-Lymphozyten unterscheiden.
Nach welchen wichtigen Kriterien wird konkret gesucht?
Es sind Muster oder Oberflächenmoleküle, die man nachweist. Einerseits sind es Oberflächenmoleküle, die charakteristisch für B-Zellen sind und dann sucht man im Wesentlichen nach zusätzlichen Molekülen, die auf einer normalen B-Zelle nicht zu finden sind. Damit kann relativ eindeutig normal von nicht normal unterschieden werden.

Was wird auf der Genetik-Ebene untersucht?
Genveränderungen sind die eigentliche Ursache bösartiger Erkrankungen. Dabei gibt es Genveränderungen, die ein Indiz dafür sind, dass es sich eher um eine friedliche Variante der CLL handelt oder solche, von denen wir wissen, dass diese CLL-Typen häufig resistent gegen Therapien werden und damit Menschen bedrohen können.
Das kann anhand der Gen-Untersuchungen relativ gut festgestellt werden. Relativ heißt in diesem Zusammenhang, dass es auch bei diesen sogenannten Risikogruppen innerhalb der Gruppen immer noch sehr große Unterschiede gibt. Ein Mensch, der eine Hoch-Risiko-Erkrankung hat, weiß deshalb immer noch nicht genau, ob er selbst bald ein großes Problem bekommt. Diese Gruppierungen sind geeignet, um Therapieintensitäten zu planen. Sie sind nicht geeignet, um einem Menschen seine Zukunft vorherzusagen.
Werden noch Knochenmarkspunktionen gemacht?
Für die Diagnose braucht man es nicht. In Studien wird es oft noch durchgeführt, weil man dort manche Parameter besser erkennen kann. Deshalb wird diese zusätzliche Untersuchung den Patienten nur in speziellen Fällen empfohlen. Ähnliches gilt für biopsievergrößerte Lymphknoten.
Stadieneinteilung
Die Stadieneinteilung orientiert sich im Wesentlichen an der Tumormenge. Je mehr Lymphknoten, je größer die Milz und je schlechter das Knochenmark ist, umso mehr rückt das Stadium nach oben. Die Stadieneinteilung ist entscheidend für die Frage: Ist eine Behandlung notwendig: Ja oder Nein?
Zusätzlich gibt es die genetischen Risikogruppen. Die spielen heute bei der Erstbehandlung keine große Rolle mehr. Früher konnte man Gruppen unterscheiden, die mit verschiedenen Therapieformen gleich gut gelaufen sind. Heute wissen wir, dass die modernen Therapien bei allen Patienten besser sind als die klassischen Chemotherapien. Daher ist die Erstbehandlung nicht mehr abhängig von den Risikogruppierungen. Die Folgebehandlungen unter Umständen schon. Zum Beispiel für die Frage, ob ein reelles Risiko besteht, dass irgendwann eine Transplantation benötigt wird. Dafür sind diese Risikogruppen immer noch ein gewisser Hinweis.

